La fibromialgia (FM) è una patologia caratterizzata dalla presenza di dolore muscolo-scheletrico cronico e diffuso che comporta un elevato impatto negativo sulla qualità della vita. Nonostante il gran numero di studi, non è del tutto chiaro quali fattori abbiano un’influenza maggiore sulla qualità della vita dei pazienti fibromialgici. In un recente lavoro (Metyas et al., 2022) è stata proposta una nuova classificazione della fibromialgia formulata sulla base delle caratteristiche comuni dei pazienti e dell’evoluzione nello studio degli aspetti fisiopatologici. Tale classificazione si sovrappone parzialmente a quella classica (fibromialgia primaria, secondaria e giovanile) e individua le seguenti sottocategorie: fibromialgia ormonale, fibromialgia neuroendocrina, fibromialgia neuropatica, fibromialgia psicologica, fibromialgia infiammatoria. Si ritiene che la distinzione in 5 sottocategorie possa essere estremamente utile per comprendere l’eziopatologia della malattia e aiutare ad indirizzare i pazienti verso terapie specifiche. Dal punto di vista nutrizionale, ad esempio, la nuova classificazione consente di concentrare l’attenzione su specifici aspetti della dieta (antinfiammatoria, antiossidante, neuro modulante, correttiva della disbiosi, ecc.).
OBIETTIVO
Le potenziali cause di sviluppo della FM sono molteplici, spesso diverse per ogni soggetto, tali da formare tra loro una fitta trama difficile da districare. Pertanto, pensare di poter mettere in atto un singolo approccio terapeutico per tutti i soggetti fibromialgici si rivela irragionevole. Negli ultimi tempi è stato accertato come le abitudini alimentari, lo stress e la qualità del sonno in questi pazienti influenzino il quadro sintomatologico della patologia. Dal punto di vista nutrizionale, il fine principale è formulare una dieta il più possibile adatta alle esigenze patologiche di ogni singolo paziente, senza dimenticare le implicazioni sul piano emotivo.
L’obiettivo della mia ricerca era raccogliere informazioni in merito alla relazione tra fibromialgia, nutrizione e stile di vita, al fine di ottenere dati validi per la formulazione di ulteriori approcci terapeutici.
METODO
Lo studio richiedeva un campione qualitativo di pazienti con cui approfondire il tema. Per reclutarli ho chiesto il supporto di AISF e l’associazione ha cortesemente fatto da tramite coi soci. La partecipazione allo studio è avvenuta tramite compilazione di un questionario semi strutturato della durata di 15 minuti, previo consenso alla raccolta e al trattamento dei dati personali. Tutti i dati sono stati raccolti rigorosamente in forma aggregata e anonima. Il questionario è stato formulato in maniera tale da esplorare lo stile di vita (dieta, esercizio fisico, attività lavorativa, etc.), i trattamenti farmacologici e non e l’influenza dei principali sintomi sulla qualità della vita.
CAMPIONE
Il criterio indispensabile per la partecipazione, su base volontaria, era la diagnosi certa di fibromialgia formulata secondo i criteri dell’American College of Rheumatology. Allo studio hanno partecipato 406 pazienti, principalmente di sesso femminile (95,1%). L’84,5% dei soggetti ha un’età compresa tra 46 e 65 anni.
RISULTATI
L’indagine si allinea alla letteratura nel confermare come la FM abbia una massiccia incidenza sul sesso femminile rispetto a quello maschile, suggerendo che gli ormoni sessuali possano giocare un ruolo determinante nell’eziologia di questa malattia. L’insorgenza o l’esacerbarsi dei sintomi, inoltre, risulta essere maggiore nel periodo immediatamente post-menopausale confermando la correlazione della FM con i cambiamenti ormonali. Più della metà dei partecipanti allo studio (56,2%) svolge un lavoro sedentario. L’occupazione del restante 43,8% richiede lieve/moderata (29,8%) o vigorosa (14%) attività fisica. Il 79,8% lavora entro 10 km da casa. Gli spostamenti per raggiungere la sede di lavoro/studio avvengono soprattutto in auto (64,3%), spesso in combinazione con altri mezzi di trasporto o a piedi. Il 63% dei partecipanti allo studio svolge un’attività lavorativa con un orario settimanale di 30-40 ore. Alcuni soggetti hanno dichiarato, inoltre, che i sintomi della FM sono talmente invalidanti da averli costretti a dover lasciare o cambiare la propria attività lavorativa.
La diagnosi di FM, nella maggior parte dei casi, è stata formulata da un reumatologo dopo più di 2 anni dall’insorgenza dei sintomi. In particolare, la diagnosi è stata formulata:
- tra i 41 e i 50 anni per il 40,9%
- tra i 31 e i 40 anni per il 24,9%
- tra i 51 e i 60 anni per il 18%
- tra i 20 e i 30 anni per il 13,5%
- oltre i 60 anni per il 2,7%
La comorbidità di altre patologie risulta essere molto rilevante (65,3%), evidenziando la complessità di questa sindrome e come sia difficile, se non impossibile, differenziare i sintomi fibromialgici da quelli di altre patologie concomitanti. Le patologie più comuni sono:
- patologie tiroidee (tiroidite autoimmune o di Hashimoto, ipertiroidismo, ipotiroidismo, nodulo freddo, gozzo policistico, carcinoma papillare, morbo di Basedow);
- patologie articolari (artrosi, artrite psoriasica, spondilolistesi, spondiloartrite, spondiloartrosi, ernie, protusioni, cifosi, scoliosi, osteoporosi, osteopenia, miopatie);
- patologie gastrointestinali (IBS, morbo di Crohn, gastrite, reflusso gastroesofageo, diverticolite, ernia iatale, dolicosigma, rettocele);
- ansia, depressione, attacchi di panico, distimia, disturbo bipolare, disturbo ossessivo compulsivo;
- emicrania, cefalea;
- patologie delle vie urinarie e dei reni (calcolosi renale, insufficienza renale, cistite interstiziale);
- connettiviti (lupus eritematoso sistemico, sindrome di Sjögren, miopatie, connettivite indifferenziata);
- fenomeno di Raynaud;
- patologie ginecologiche (endometriosi, vulvodinia);
- ipertensione;
- asma;
- celiachia
Molto frequenti risultano le patologie della colonna vertebrale che, in diversi casi, sono più di una.
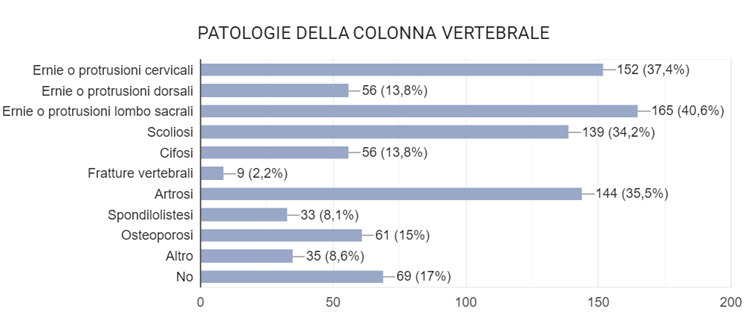
Un dato importante: sebbene sia alta la percentuale di pazienti che ricorrono a cure farmacologiche (soprattutto antidepressivi e analgesici), di gran lunga maggiore è la percentuale di soggetti (96,5%) che hanno tratto giovamento da cure non farmacologiche e alternative. In particolare, i trattamenti non farmacologici più efficaci sono l’esercizio fisico, la fisioterapia e la psicoterapia. Inoltre, riguardo all’alimentazione, i dati raccolti mostrano l’esistenza di una correlazione tra bassi livelli sierici di vitamina D e fibromialgia. Per quanto attiene alle allergie/intolleranze alimentari, la più diffusa tra i soggetti in studio è risultata l’intolleranza al lattosio, seguita da quella al glutine.
Per quel che concerne un possibile legame tra le abitudini alimentari e l’insorgenza della malattia, solo un esiguo numero di intervistati si è espresso a favore di questa ipotesi.
Significativo è invece il dato che emerge relativamente alla percezione soggettiva in merito al ruolo di cibi e bevande nell’aggravarsi dei sintomi.
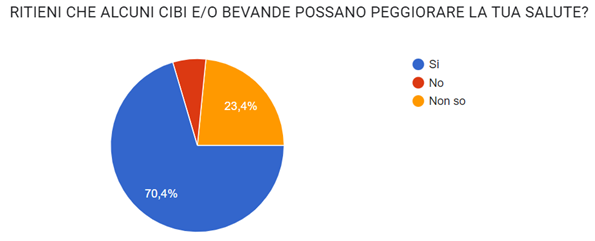
Tra i cibi indicati quali principali responsabili di un peggioramento dello stato di salute troviamo i farinacei, i cibi grassi e il latte, seguiti dai formaggi freschi e dal cioccolato.
Relativamente alla possibile correlazione tra bevande assunte e peggioramento dello stato di salute, si registra che tale effetto è determinato principalmente dagli alcolici nel 60,1% dei casi, dal caffè nel 42,4% dei casi, dai succhi di frutta nel 27,6% dei casi.
Un numero considerevole di intervistati ha affermato di seguire o aver seguito una dieta per cercare di migliorare il quadro sintomatologico. Nella maggior parte dei casi è stato necessario eliminare o limitare alcuni alimenti (principalmente latticini, pane e pasta, pomodori e cereali).
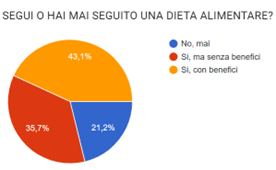
Il divario tra chi ha seguito una dieta traendone beneficio e chi non ne ha avuti è esiguo, il che apre la strada alla necessità di analizzare ulteriormente (e in un lasso temporale più ampio vista la numerosità del campione) gli esiti della presente indagine al fine di individuare strategie nutrizionali che possano contribuire in maniera significativa al miglioramento della qualità della vita dei soggetti fibromialgici.
I dati che l’indagine ha fornito raccontano solo in minima parte il “viaggio” solitario e doloroso delle persone affette da questa patologia ancora invisibile per le istituzioni. Affinché la fibromialgia si renda visibile è necessario prendere davvero in considerazione la sofferenza fisica, psicologica e sociale di queste persone, perché come scriveva Oscar Wilde: “Il guardare una cosa è ben diverso dal vederla!”.
Giovanna Callipari
Laurea magistrale in Scienze della nutrizione umana







